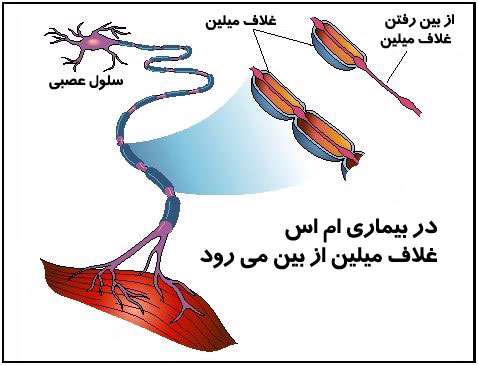
بیماری ام اس یا MS
بیماری MS یا multiple sclerosis
( یعنی سفت شدن و خشک شدن مکان های مختلف) , یکی از شایعترین
بیماریهای مغز و اعصاب بوده و در حدود 50000 نفر در ایران به آن مبتلا هستند.و
عمدتا در بالغین جوان بروز میکند. این بیماری از نظر بالینی با درگیری قسمتهای
مختلف سیستم اعصاب مرکزی در زمانهای مختلف مشخص میگردد.بدین شرط که دیگر اختلالات
عمل چند کانونی سیستم اعصاب مرکزی رد شده باشد. بیشترین میزان بروز بین 20-40 سالگی
است زنان تقریبا دو برابر مردان مبتلا میشوند.
بررسی ها نشان دهنده افزایش شیوع بیماری با افزایش فاصله از خط استوا است و در بین
مدارهای 40 درجه شمالی و جنوبی جمعیتی که در معرض خطر بالای ابتلا به بیماری باشند
وجود ندارد. بررسی دوقلو ها بروز بیماری در اعضای یک خانواده و ارتباط با عوامل
ژنتیک را نشان داده است.
بیشتر آسیب این بیماری به ورید ها یا سیاهرگها است.این ضایعات در ماده سفید نخاع و
مغز و در عصب بینایی دیده میشود.
علت بیماری نامشخص است اما به نظر میرسد که بدن بطور بی اختیاری بر علیه اجزا خودش
مواد مضر تولید میکند و باعث اختلال کار آنها میگردد. ویروس ها میتوانند چنین مشکلاتی
را ایجاد کنند البته هنوز ثابت شده نیست.
بررسی بیماری ام اس از دیدگاه آسیب شناس بیماریهای بدن
حداکثر بروز این بیماری در سنین بین 18-40 سالگی است.علت بیماری مشخص نیست ولی
احتمالا بدن در مقابل اجزاء خودی واکنش نشان داده ( در واقع خودی به خودی حمله میکند....برخلاف
بیماری عفونی که بدن همیشه در مقابل یک مهاجم حمله میکند). اگر فردی( بیشتر از 15
ساله ) ساکن در منطقه ای که شیوع بیماری بالاست به مناطقی برود که شیوع کمی دارد
میزان خطر به همان اندازه ای خواهد بود که در منطقه شیوع بالا بوده , ولی اگر
مهاجرت پیش از 15 سالگی باشد خطر ابتلا به بیماری متناسب با محل سکونت فعلی وی خواهد
بود.اختلال در راه رفتن- این امر نقش مواجه زود هنگام را با یک عامل محیطی در ایجاد بیماری موثر میسازد.
علاوه بر اینها نقش عوامل ژنتیک هم موثر بوده است.
بیماری با علایم مختلفی میتواند بروز کندو شکایت اولیه ضایعه عبارتند از ضعف
موضعی,کرختی گزگز یا عدم تعادل یک اندام کاهش یا تاری دید ناگهانی در یک چشم دوبینی
عدم تعادل یا اختلال عمل مثانه که باعث فوریت در دفع یا تاخیر شروع ادرار میگردد..
این علایم گذار بوده طی چند روز تا چند هفته از بین میروند هر چند که معاینه دقیق
عصبی ممکن است نشان دهنده باقی ماندن برخی اختلالات باشد. بیماری در دیگر مبتلایان
به صورت فلج همراه با اختلالات حسی رخ میدهد.
بین نخستین حمله تا حمله بعدی ممکن است ماه ها تا سالها فاصله وجود داشته باشد. پس از
گذشت این دوره علایمی جدید بروز کند یا علایم قبلی عود کرده پبشرفت کند. عود ممکن
است در نتیجه عفونت رخ دهد و در زنان در 3 ماه نخست پس از زایمان شایعتر است.
افزایش درجه حرارت ممکن است سبب تشدید گذرای علایم در بیمارانی که نقص آنها ثابت
است شود. با گذشت زمان و پس از چند عود و بهبود ناقص ,بیمار تدریجا در نتیجه ضعف
سفتی اختلال حس عدم تعادل اندام ها اختلال بینایی و بی اختیاری ادرار ناتوان می شود.
علایم در شروع بیماری
اختلال حس 37% بیماران
اختلال راه رفتن 35% بیماران
ضعف یا ناهماهنگی اندام تحتانی 17% بیماران
افت بینایی 15% بیماران
ضعف یا ناهماهنگی اندام فوقانی 10% بیماران
دوبینی 10% بیماران
التهاب چشمی( optic nouritis)
التهاب چشمی ممکن است اولین تظاهر باشد. به دلیل ماهیت گذارای نقص بینایی و فقدان
یافته های فیزیکی,گاهی شکایت انها به عنوان هیستری( تمارض به بیماری) تشحیص داده
میشود. ممکن است حمله های عود کننده وجود داشته باشند و چشم دیگر معمولا درگیر یشود.
به طور کلی میزان شیوع نوریت اپتیک در این بیماری 90% است و شناسایی گرفتاری علامت
دار یا تحت بالینی عصب اپتیک سرنخ مهمی است.
دوبینی شکایتی شایع در مراحل اولیه است که اغلب ناشی از گرفتار شدن یک قسمت مغز است.
معمولا دوبینی در نگاه به کناره های سمت راست و چپ رخ میدهد. نیستاگموس(حرکات
تکانشی غیر ارادی چشمها به راست و چپ) یک علامت شایع است و بر خلاف اکثر تظاهرات
بیماری( که تمایلی به فروکشی دارند) اغلب دایمی است 70%
انواع بیماری بر اساس سیر آن عبارتند از نوع عود کننده بهبود یابنده(85%) که در آن
پیشرفتی در بین حملات رخ نمیدهد, نوع پیشرونده ثانویه( 85% موارد پس از 25 سال) که
با پیشرفت تدریجی پس از یک دوره عود و بهبو د اولیه مشخص میگرددو پیشرونده اولیه (
10% ) که در آن بیماری از آغاز به صورت تدریجی پیشرفت میکند. نوع پیشرونده-عودکننده
نادر بوده در آن به سیر پیشرونده اولیه عود های حاد اضافه میشود. معاینه در موارد
پیشرفته اغلب نشان دهنده آتروفی اپتیک نیستاگموس اختلال تکلم و نشانه های اختلال
نورون های حرکتی فوقانی حسی و مخچه ای در برخی یا تمام چهار اندام میباشد. باید
توجه داشت که تشخیص بر اساس یک علامت یا نشانه واحد داده نمیشود بلکه بر تمامیت
تابلوی بالینی که مشخص کننده در گیری
نقاط مختلف سیستم عصبی مرکزی در زمان های مختلف میباشد استوار است.
تشخیص
جهت تشخیص این بیماری باید ثابت نمود که حد اقل دو منطقه از ماده سفید مرکزی در
زمان های مختلف دچار ضایعه شده اند. در بیماران با سیر عود کننده-بهبود یابنده و
نشانه های درگیری حداقل دو منطقه از ماده سفید مرکزی تشخیص قطعی بیماری از نظر
بالینی ممکن است. در بیماران دارای ضایعات متعدد در ماده سفید و فقط یک حمله بایلنی
و یا بیماران دارای دوحمله بالینی و فقط یک مثانه عصبی تشخیص این بیماری داده میشود.
بررسی ها
بررسی ها در تائید تشخیص بالینی یا رد دیگر اختلالات مفید میباشد اما به تنهایی
تشخیص قطعی اسکلروز مولتیپل را ممکن نمیسازد. مایع مغزی نخاعی آنها معمولا غیر
طبیعی است. در صورتی که در معاینه بالینی نشانه های درگیری فقط یک منطقه از سیستم
عصبی مرکزی یافت شود تشخیص اسکلروز مولتیپل منوط به اثبات درگیری بدون علامت دیگر
مناطق با استفاده از آزمایش پتانسیل های بر انگبخته خواهد بود.MRI نیز در مشاهده
ضایعات بدون علامت مفید بوده امروزه به عنوان مهمترین روش در تایید تشخیص مورد
استفاده قرار میگیرد. در بیماران مبتلا به نوع نخاعی و بدون درگیری دیگر مناطق
انجام میلوگرافی یا MRI نخاع ممکن است جهت رد ضایعات منفرد مادرزادی یا اکتسابی
قابل درمان با جراحی لازم شود.
منبع: ایران سلامت