پیچ خوردگی مچ پا (Ankle Sprain)
آسیبهای مچ پا , شایعترین آسیبهای ورزشی محسوب می گردند. 85% از صدمات مچ پا را پیچ خوردگیهایمچ پاتشکیل می دهد . و 80% این پیچ خوردگی ها را نوعی پیچ خوردگی که در آن کف پا به سمت داخل بوده(Inversion) و کناره خارجی پا مماس بر زمین می باشد تشکیل می دهد که آسیب وارده به سمت خارج مچ پا وارد می شود .
پیچ خوردگی مچ پا, شایعترین آسیب و صدمه ورزشی محسوب می گردد که احتمال بروز آن در دوره ورزشی یک فرد بین 45-25% می باشد. پیچ خوردگی مچ پا بویژه در ورزشهای فوتبال ، والیبال ، بسکتبال شایع است .
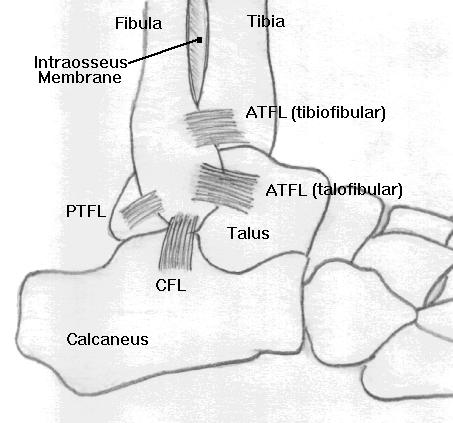
لیگامان دلتوئید(شکل زیر):
درساختار مچ پا سه استخوان درشت نی ( تیبیا ) و نازک نی ( فیبولا ) و تالوس ( قاپی ) شرکت دارند که توسط رباطهایی مثل رباط دلتوئید ، رباط تالوفیبولار قدامی و خلفی و ... حمایت می شوند(تصویرهای بالا) . علت بیشتر بودن آسیب در سمت خارجی مچ پا نسبت به سمت داخلی آن, بالاتر بودن سطح مفصلی و بیشتر بودن سطح مفصلی در سمت داخل نسبت به خارج است و نیز اینکه رباطهای سمت داخل مچ پا ( رباط دلتوئید ) قطورتر و محکم تر از رباطهای سمت خارج مچ پا می باشند . در سمت خارج سه رباط نسبتاً کم استحکام تالوفیبولار قدامی و خلفی و رباط پاشنه ای به نازک نی را داریم(رباط های خارجی در شکل زیر).
انواع پیچ خوردگی:
1- پیچ خوردگی های خارجی : در حرکت چرخشی پا به سمت خارج به طوری که کف پا به سمت داخل قرار گیرد رخ می دهد و در آن قسمت خارجی مچ پا صدمه می بیند .
2- پیچ خوردگی های داخلی : در حرکت چرخشی پا به سمت داخل به طوری که کف پا به سمت خارج قرارگیرد رخ می دهد و در آن قسمت داخل مچ پا صدمه می بیند .
3- پیچ خوردگی های بالای مچ پا : که منظور پارگی رباط بین درشت نی و نازک نی در انتهای تحتانی آنها است که اغلب با درد جلوی مچ پا تظاهر پیدا می کند.
درجه بندی آسیب پیچ خوردگی مچ پا بر اساس معاینه بالینی
درجه 1 : مچ دردناک اما عدم ناپایداری مفصل که با کشیدگی خفیف رباط قاپی_نازک نی قدامی همراه است .
درجه 2 : مچ دردناک و در بررسی مفصل ناپایداری در معاینه مفصل دیده می شود که همراهی با پارگی کامل رباط قاپی_نازک نی قدامی و پارگی ناکامل رباط پاشنه ای _ نازک نی دارد .
درجه 3: مچ دردناک همراه با ناپایداری مفصل مچ در معاینه . این حالت با پارگی کامل هر دو رباط قاپی_نازک نی قدامی و پاشنه ای _ نازک نی می باشد .
بیومکانیک ورزشی مکانیسمهای پیچ خوردگی مچ پا در حرکات ورزشی شامل پریدن ها ، چرخیدن روی یک پاشنه و تماس نزدیک بین ورزشکاران که در آنها پاها روی هم گذاشته می شود می باشد.
معاینه فیزیکی حداکثر حساسیت در لمس در پیچ خوردگی های خارجی در محل رباط نازک نی _ قاپی قدامی یا رباط پاشنه ای _ نازک نی دیده می شود .
هیچ درد استخوانی در لمس وجود ندارد . چنانچه باشد مطرح کننده شکستگی استخوان است و باید بررسی شود .
درد محدود به قسمت داخل پیچ خوردگی و کشیدگی سمت داخل را مطرح می کند .
تست کشیدن پا به جلو می تواند در بررسی پارگی رباط قاپی _ نازک قدامی (ATFL) کمک کند . با یک دست ساق را نگه داشته و با دست دیگری پاشنه را به جلو می کشیم چنانچه پا به اندازه 10 میلی متر جلو آمد و یا اختلاف دو سمت بیشتر از 3 میلی متر بود پارگی ATFL مطرح است . حتماً باید هر دو پا را معاینه کرد چون میزان حرکت و شلی مفاصل در افراد مختلف متفاوت است .
تشخیص های افتراقیناپایداری زانو
شکستگی تالوس
تومورهای مچ پا
آسیبهای استخوان پاشنه
استئوکندریت
بررسی های رادیولوژیک و تصویربرداریعکس ساده رادیولوژی در صورتیکه فرد بین 65-2 سال باشد.
CT در رد استئوکندریت
MRI در بررسی آسیبهای بافت نرم ، شکستگی ها و استئوکندریت

برخورد با فرد آسیب دیده
فاز حاد
1 ) برنامه بازتوانی :با استراحت ، کمپرس آب سرد و بالا نگه داشتن عضو صورت می گیرد .
2 ) درمان دارویی :هدف کاهش درد و التهاب است که عمدتاً با استفاده از داروهای ضد التهاب غیر استروئیدی صورت می گیرد .
3 ) مداخله جراحی : برای پیچ خوردگی های سطح بالا و ناپایداری مزمن مچ در نظر گرفته می شود .
سایر مداخلات : شامل استفاده از آتل در موارد شدید پیچ خوردگی و نیز نگهداری های محیطی مفصلی می باشد . می توان سایر درمانها برای درمان پیچ خوردگی مچ پا مثل ماساژ را هم در نظر داشت .
فاز بهبودی
فیزیوتراپی : برای بدست آوری مجدد قدرت و حس های عمقی و نیز دامنه حرکات نرمال مفصل صورت می گیرد .
سایر درمانها : ماساژ درمانی ، تزریقات داخل مفصلی و ... را شامل می گردد .
بازگشت به تمرین و مسابقه
باید ابتدا تمرینات با حرکات در خط مستقیم شروع شده و بعد حرکات به جلو و عقب صورت گیرد و بعد حرکات به طرفین را شامل گردد . زمانی می توان به مسابقات بازگشت که در هر جهتی از حرکت علائم درد و ناراحتی ظاهر نگردد .
پیش آگهی
معمولاً در آسیبهای جزئی بهبودی به سرعت رخ می دهد لگن در پیچ خوردگی های شدید به سمت داخل یا خارج و نیز پیچ خوردگی های سطح بالا بهبودی دیررس است ولی معمولاً بدون عارضه می باشد.
منبع: وبلاگ دکتر حیدریان